AirwayManagement - Register
Erstmalig
sind nun Daten zum Atemwegsmanagement aus einer deutschen Zentralen Notaufnahme
publiziert worden:
Die OcEAN-Studie:
Bernhard M, Bax SN, et al. Airway Management in the Emergency Department (The OcEAN-Study)
– a prospective single centre observational cohort study. Scand J Trauma Resusc
Emerg Med 2019; 27:20 (PDF) Link
Bisher bestehen kaum Daten zum frühen innenklinischen
Atemwegsmanagement bei Notfallpatienten. Während in viele anderen
Teilen der Welt systematische Atemwegsregister bestehen, fehlen diese im
deutschsprachigen Raum bisher vollständig.
Vor diesem Hintergrund wurden am Universitätsklinikum
Leipzig über ein Jahr das prähospital bereits
durchgeführte und das innerklinische erfolgende Atemwegsmanagement bei kritisch
kranken nicht-traumatologischen Schockraumpatienten
in einer prospektiven monozentrischen Studie evaluiert.
Während der einjährigen Studienphase wurden
34.303 Patienten in der Zentralen Notaufnahme behandelt, von denen 21.074 wegen
eines nicht-traumatologischen Notfalls versorgt
wurden. 532 dieser Patienten wiesen eine lebensbedrohliche Situation mit einer
Schockraumindikation auf.
- 150 dieser 532 Patienten
(28,2%) hatten ein prähospitales Atemwegsmanagement erhalten.
- In 16 Fällen (11%) musste der
inserierte Atemweg innerklinische auf einen Endotrachealtubus gewechselt
werden (in 2 Fällen bei einer unbemerkten ösphagealen
Intubation und in 15 Fällen aufgrund eines einliegenden Larnyxtubus).
- 9,3% der im Schockraum
aufgenommenen Patienten hatten prähospital
einen Larynxtubus inseriert bekommen.
- 57% der Beatmungen mittels
Larynxtubus wurden als insuffizient bewertet.
- nur 83% der prähospital mit einem Atemweg
versorgten Patienten hatten eine Kapnographie erhalten
- 136 (26%) der kritisch
kranken Patienten (die kein prähospitales Atemwegsmanagemet erhalten hatten) erhielten eine
Atemwegssicherung direkt nach Aufnahme während der innenklinischen Schockraumversorgung (davon
2 mittels Einlage eines Endotrachealtubus in ein vorbestellendes
chirurgisches Tracheostoma)
- First-Pass Intubation
Success (FPS) = 71%
- Overall-Pass Intubation Success (Gesamterfolgsrate
der Atemwegssicherung) = 100%.
- multiple Intubationsversuche =
29%
- Ein niedriger Cormack/Lehane
(C/L) Grade war mit weniger Intubationsversuchen (C/L1/2 vs. 3/4: 1,2±0,5
vs. 1,8±1,2, p=0,0002) assoziiert.
- FPS pro C/L Grad: C/L
1: 80%, C/L2: 78%, C/L3: 57%, C/L: 25%
- Die Komplikationsrate betrug
43%.
- Hypotension: 20%
- Desaturierung: 9%
- Aspiration: 3%
- endobronchiale Intubation: 1,6%
- Herzkreislaufstillstand: 3,1%
- Vergleich direkt Laryngoskopie
(n=94) vs. Videolaryngoskopie (CMAC, Storz, Macintosh-like blade, n=40):
- benötigte Intubationsversuche = 1,2±0,5 vs.
1,2±0,4, p=0,887
- C/L 1/2 = 81 vs. 74%, p=0,334
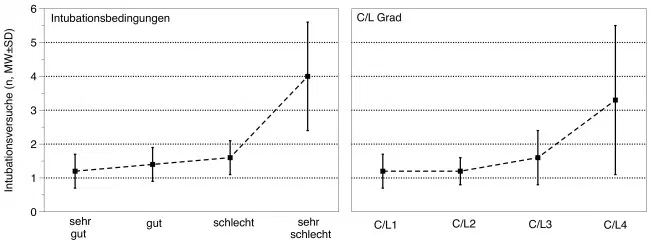
Abb.1:
Intubationsbedingungen und Cormack/Lehane Grad und
die assoziierte Anzahl an benötigten Intubationsversuche bei 136 kritisch
kranken nicht-traumatologischen Schockraumpatiennten
aus der OcEAN-Studie.
- Prähospital und innenklinisch sollte immer
eine Kapnnographie Anwendung
finden.
- Weitere Anstrengungen sind zu unternehmen um
einen noch höheren First-Pass Intubation Success zu erreichen (Zielwert
mindestens 84% (s. Park L, Zeng I, Brainard A. Systematic review and meta-analysis of first-pass success rate in emergency department intubation: creating a benchmark for emergency airway care. Emerg Med Austral. 2017;29:40–48)
- Obwohl die Videolaryngoskopie mit keiner besseren
Einstellbarkeit der Stimmbandebene und keiner niedrigeren Anzahl an
Intubationsversuche assoziiert war, war die Videolaryngoskopie
ein wichtiges Hilfsmittel. Möglicherweise hat die
Lernkurve von in der Videolaryngoskopie nicht so erfahrenen Kolleginnen
und Kollegen mit diesem Ergebnis zu tun.
Die OcEAN-Studie zeigt
erstmalig entsprechende Atemwegsmanagementergebnisse
aus einer deutschen Zentralen Notaufnahme. Lesen Sie die weiteren Details in
der im Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine publizierten
Studie (Link Open Access).
Der Weg zu einem multizentrischen AirwayManagement-Register:
Künftig
sollten Register möglichst komplett auf Routinedaten aufbauen, da diese im
Rahmen der eigentlichen Behandlung entstehen. Für ein QM und Benchmarking sind
diese Daten besonders geeignet, da sie Versorgungsrealität wieder spiegeln.
Ebenso können so Vitaldaten direkt vom Monitor übernommen werden und bilden so
Hypotonie oder einen Abfall der Sauerstoffstättigung
besser ab. So könnte ein Atemwegsregister über die&xnbsp; Teilnahme am www.NotaufnahmeRegister.de mit dem
Datensatz automatisch abgebildet werden.